Medizinisches Rätsel: Die unlösbare Kasuistik
Ein komplexer Fall beschäftigt zahlreiche Spezialisten, doch der Zustand des Patienten bleibt unverändert. Könnte Ihre Expertise den Durchbruch bringen?
Der Fall
Vor etwa sechs Jahren wurde bei einem heute 74-jährigen Patienten (186 cm, 102 kg) während eines Aufenthalts in der Südsee eine Filariose am Fußrücken diagnostiziert, begleitet von starkem Ganzkörperjuckreiz. Die Erkrankung wurde erfolgreich mit Ivermectin behandelt.
Vor drei Jahren, bei einem erneuten Aufenthalt in der Südsee, kam es nach einem weiteren Stich am Fußrücken in stehendem Gewässer zu einem therapieresistenten, quälenden Juckreiz. Dieser war auf den Kopf und den gesamten Oberkörper begrenzt und trat sofort nur bei Bewegung auf—nicht in Ruhe und nicht nachts. Besonders betroffen waren die periorbitalen Bereiche, begleitet von einem „Krabbelgefühl in den Augen“ und vermehrter Tränenflüssigkeit. Fast zeitgleich, nach einigen Wochen, traten erstmals zusätzlich am linken Handrücken und linken Unterschenkel wiederholt mehrere zwiebelschalenartig aus der Tiefe wachsende Hauttumoren auf, die wie bei Kala Azar aussahen.
Verdachtsdiagnose
Es liegt der Verdacht auf eine erneute Filariose vor, differenzialdiagnostisch in Abgrenzung zu Onchozerkosen und therapieresistenter Leishmaniose. Aber stimmt das auch?
Untersuchungen
Pathologiebefund
Serologische und internistische Untersuchungen
Es wurden umfangreiche internistisch-serologische Untersuchungen durchgeführt, darunter:
- Antikörper-Titer (Leishmaniose, Helminthose etc.)
- Immunoglobulin E (IgE)
- Differenziertes Blutbild (Diff BB)
- HbA1c
- Leber- und Nierenwerte
- Schilddrüsenwerte (SD-Werte)
Alle Befunde waren ohne wegweisende Resultate (o.B.). Es bestand kein Hinweis auf das Vorliegen einer Paraneoplasie.
Antikörper-Titer

Diabetes mellitus und Stoffwechsel
Der Patient leidet an einem beginnenden Diabetes mellitus Typ II, welcher im Zusammenhang mit einem metabolischen Syndrom steht. Es besteht eine positive Familienanamnese für Diabetes. Allergien sind bisher keine bekannt.
Hauttumoren und histopathologische Befunde
Mehrfach wurden Hauttumoren des Patienten exzidiert. Die qualifizierte histopathologische Aufarbeitung dieser Tumore blieb jedoch wiederholt unauffällig und ohne wegweisende Befunde.
Hautbefund
Therapieansätze und Medikamentenunverträglichkeit
Der Patient zeigte eine Unverträglichkeit gegenüber Doxycyclin. Weitere medikamentöse Therapieansätze, die er erfolglos durchlaufen hat, umfassen:
- Ivermectin
- Suramin
- Mebendazol
- Diethylcarbamazin
- Versuchsweise Antibiotikatherapien
Antihistaminika und Monoklonale Antikörper
Antihistaminika in Höchstdosierung (Desloratadin) brachten eine gewisse Linderung des Juckreizes, konnten jedoch keine dauerhafte symptomatische Kontrolle gewährleisten. Topisches Lidocain führte zu minimalen, kurzfristigen Effekten. Der Versuch, einen monoklonalen Antikörper (Dupixent 300 mg) einzusetzen, war erfolglos und verschlimmerte den Juckreiz sogar.
Bildgebende Diagnostik
Diverse CT-Untersuchungen, Sonografien und Angiografien wurden durchgeführt, konnten jedoch keine Hinweise auf die Ätiologie des Juckreizes liefern.
Dermatologische Befunde und tropenmedizinische Vorstellung
Der Patient zeigte keine Hinweise auf:
- Neurodermitis
- Psoriasis
- Trockene Haut
Das Hautintegument war ansonsten unauffällig. Eine Polyneuropathie konnte ausgeschlossen werden, und der Verdacht auf eine Kleinfaserpolyneuropathie wurde nicht bestätigt. Ein psychogener Juckreiz wurde ebenfalls ausgeschlossen. Der Patient wurde mehrfach in der Dermatologie und Tropenmedizin der Charité vorgestellt, jedoch ohne Erfolg oder abschließende Diagnose. Auch die Einschaltung des Robert-Nocht-Instituts in Hamburg brachte durch Serologie (PCR) und Gewebeuntersuchungen keine weiteren Ergebnisse.
Neurologische Erkrankungen
Der Patient leidet seit ca. 10 Jahren an einer ausgeprägten Leukenzephalopathie. In einem CT/MRT zeigte sich eine komplett weiße Dura mater im Sinne einer Pachymeningitis unklarer Ätiologie.
Herzerkrankungen und operative Eingriffe
Im Dezember 2023 wurde beim Patienten eine hochakute Aortendissektion diagnostiziert, welche eine Notfalloperation im Deutschen Herzzentrum erforderte. Postoperativ entwickelte der Patient ein Durchgangssyndrom, und es bestand das Risiko für eine postoperative Leckage sowie eine Herzbeuteltamponade. Darüber hinaus leidet der Patient an einem Aortenaneurysma der Aorta abdominalis und thoracica.
Morbus Parkinson und Mobilitätseinschränkungen
Der Patient hat einen fortschreitenden Morbus Parkinson, welcher sich in einem pathologischen DATSCAN zeigt. Es besteht eine deutliche Verschlechterung der Mobilität sowie eine mentale Verlangsamung.
Zusammenfassung: Diagnosen und Begleiterkrankungen
Hochakute Aortendissektion mit Notfall-OP Deutsches Herzzentrum 12.23, postoperatives Durchgangssyndrom, Risiko postoperative Leckage und Herzbeuteltamponade, Diabetes mellitus Typ II, Verschlechterung Morbus Parkinson bei pathologischem DATSCAN mit ausgeprägter Mobilitätseinschränkung und mentaler Verlangsamung, Verschlechterung ausgeprägte zerebrale Leukenzephalopathie bei zerebraler Mikroangiopathie, Aortenaneurysma der A. abd. und A. thoracica, chronische, Vd. therapieresistente Leishmaniose/Filariose mit Ganzkörperjuckreiz, conjunctivaler Beteiligung und rez. Hauttumoren mit wiederholten Tumorexcisionen, chronische Wundheilungsstörungen, wiederholt Akute Exacerbation chron. rez.Lumboischialgie, WS-Syndrom in drei Etagen bei Z.n. HWS-OP (ventrale Diskektomie HWK 6/7 ), Bursitis trochanterica re., Osteopenie, chron. Tendinopathie der Achillessehne mit Partialruptur Akute Exacerbationen einer chron. rez. Migräne, arterielle Hypertonie, Z.n. multiplen lakunären Hirninfarkten mit akut zunehmenden neurolog. mot. Funktionsstörungen, Gleichgewichtsstörungen und ataktischer Gangstörung, Vd. Kleinfaserneuropathie,Testosteronmangelsyndrom mit sek. Hypogonadismus , Osteopenie, Infekt des oberen und unteren Respirationstraktes, imperativer Harndrang und intermitt. Harninkontinenz , depressive Verstimmung, Z.n. Katarakt-OP bds.
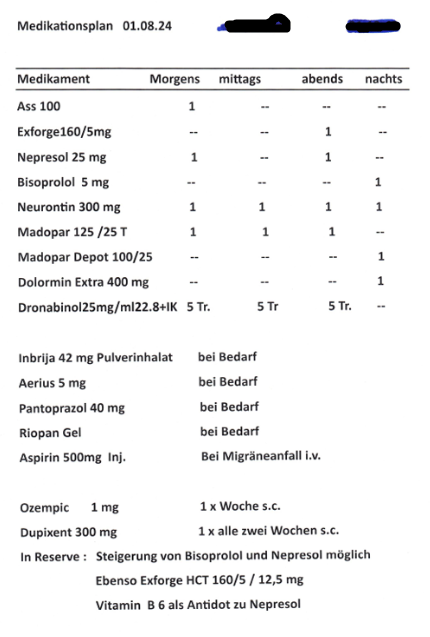
Aktuelle Medikation
Aktuelle Laborwerte


Wie lautet Ihre Verdachtsdiagnose?
Wir suchen dringend Ihre fachliche Expertise zur Abklärung einer unklaren Verdachtsdiagnose bei diesem komplexen Krankheitsbild. Trotz umfangreicher Diagnostik konnte bisher keine eindeutige Diagnose gestellt werden. Bitte teilen Sie uns Ihre Verdachtsdiagnose mit und geben Sie uns Hinweise zur symptomatischen Linderung des quälenden Juckreizes.

