|
Apixaban |
Rivaroxaban |
|
In der Zulassungsstudie ARISTOTLE7 (18.201 Proband:innen) traten unter Apixaban im Vergleich zu Warfarin |
In der Zulassungsstudie ROCKET-AF9, 10 (14.264 Proband:innen) traten unter Rivaroxaban im Vergleich zu Warfarin |
|
|
|
|
|
|
Apixaban schafft Vertrauen: Effektiv und praktisch in der Anwendung für Ihre erwachsenen VHF<sup>♦</sup>-Patient:innen
NOACs sind eine empfohleneTherapieoption zur Prophylaxe von Schlaganfällen und systemischen Embolien (SE). Doch welches NOAC ist für Ihre älteren VHF<sup>♦</sup>-Patient:innen von Anfang an am besten geeignet und lohnt sich eine Umstellung von einem NOAC auf ein anderes?
VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎-Patient:innen haben ein fünffach erhöhtes Schlaganfallrisiko und der Einsatz von Nicht-Vitamin-K-abhängigen oralen Antikoagulanzien (NOACs) zur Schlaganfallprophylaxe ist gängige Praxis.1, 2 Derzeit sind 4 verschiedene NOACs, mit unterschiedlichen pharmakologischen Profilen, zugelassen, die eine patient:innenindividuelle Auswahl ermöglichen.3 Doch Patient:innen sind nicht statischer Natur, sie werden älter und komorbider und deren Pharmakokinetik und Pharmakodynamik ändern sich.4, 5 Dies müssen Sie als Ärzt:innen betrachten und berücksichtigen, wenn Sie überlegen, welches Antikoagulans Sie verschreiben und ob Sie eventuell einen Therapiewechsel vornehmen müssten oder sollten. Apixaban (ELIQUIS®) stellt das in Deutschland am häufigsten verordnete orale Antikoagulans zur Prophylaxe von Schlaganfällen und systemischen Embolien (SE) bei erwachsenen VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎-Patient:innen dar, gefolgt von Rivaroxaban (Xarelto®).3, 6 Lesen Sie nachfolgend, aus welchen Gründen Sie von Anfang an auf Apixaban vertrauen können.
Klinische Studien – Apixaban mit überlegenem Wirksamkeits- und Sicherheitsprofil vs. Warfarin7
In der doppelblinden, randomisierten Zulassungsstudie ARISTOTLE7 zur Schlaganfallprophylaxe bei erwachsenen Patient:innen mit VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎ zeigte Apixaban im Vergleich mit dem VKA Warfarin
- eine signifikant überlegene Wirksamkeit hinsichtlich der Reduktion von Schlaganfällen/SE (21 % niedrigeres relatives Risiko für Schlaganfälle/SE)
- bei signifikant weniger schweren Blutungen (- 31 %)
- sowie vergleichbar viele schwere gastrointestinale (GI-) Blutungen.7
Diese Ergebnisse waren unabhängig vom Alter der Patient:innen konsistent.8
Auch Rivaroxaban überzeugte in der Zulassungsstudie Rocket-AF9 als mögliche alternative Behandlungsoption zur Schlaganfallprophylaxe bei VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎-Patient:innen vs. Warfarin (Näheres entnehmen Sie bitte nachfolgendem Akkordeon).*
Ergebnisse der VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎-Zulassungsstudien von Apixaban7 und Rivaroxaban9, 10
Apixaban und Rivaroxaban im Versorgungsalltag: Gibt es Unterschiede?
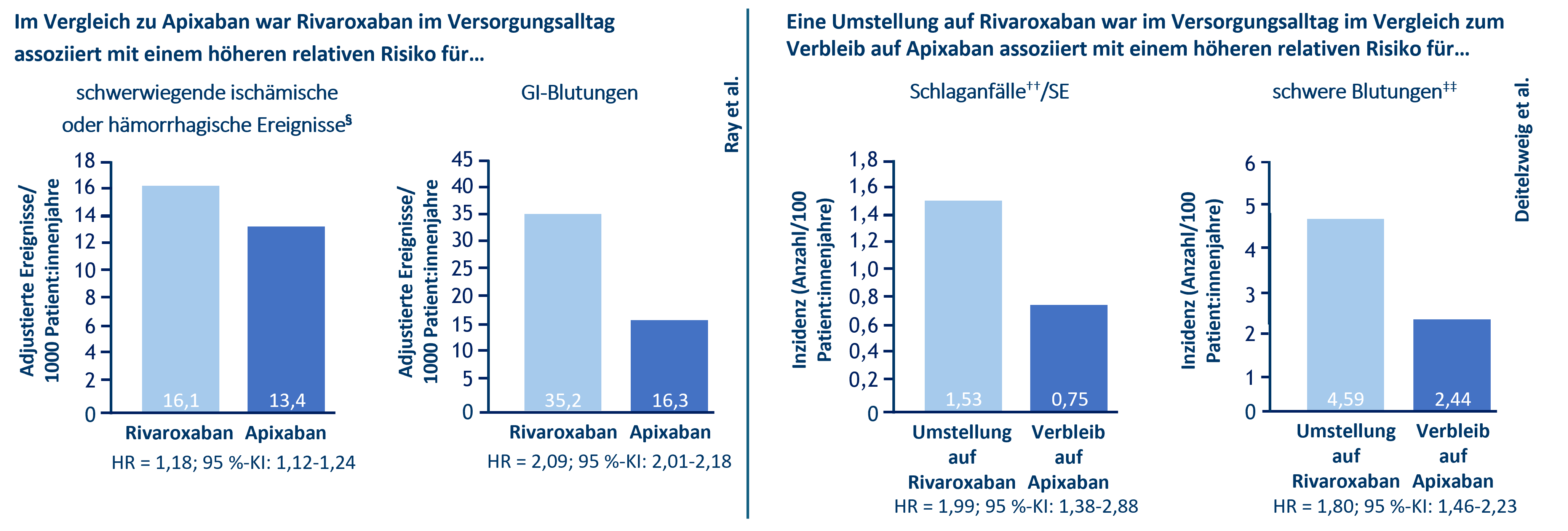
Daten† aus dem US-amerikanischen Versorgungsalltag‡ komplementieren die klinischen Daten: Apixaban war im Versorgungsalltag bei der Behandlung erwachsener VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎-Patient:innen mit einem geringeren Risiko für schwerwiegende ischämische oder hämorrhagische Ereignisse§ und GI-Blutungen gegenüber Rivaroxaban (Xarelto®) assoziiert (siehe Abb. 1).11, †
Kürzlich publizierte Daten zeigten, dass Apixaban auch im Vergleich zu einer Umstellung auf Rivaroxaban mit einer guten Effektivität und Verträglichkeit assoziiert war: Eine Umstellung auf Rivaroxaban war im US-amerikanischen Versorgungsalltag** im Vergleich zum Verbleib auf Apixaban mit einem 99 % erhöhten relativen Risiko (RR) für Schlaganfälle††/SE sowie einem 80 % erhöhten RR für schwere Blutungen‡‡ assoziiert (siehe Abb. 1).12, †
Abb. 1: Schwerwiegende ischämische oder hämorrhagische Ereignisse§ sowie GI-Blutungen unter Rivaroxaban und Apixaban, modifiziert nach Ray et al.11, §§ sowie Schlaganfälle††/SE und schwere Blutungen‡‡ nach einer Umstellung auf Rivaroxaban bzw. einem Verbleib auf Apixaban, modifiziert nach Deitelzweig et al.12, ***
† Daten aus dem Versorgungsalltag können Zusammenhänge (Assoziationen) aufzeigen, jedoch keine Kausalitäten. Es existieren keine prospektiven NOAC-Vergleichsstudien, daher können keine direkten Vergleiche zwischen den Präparaten gezogen werden. Der Vergleich der NOACs über Daten aus dem Versorgungsalltag ermöglicht nur die Generierung von Hypothesen.
Apixaban überzeugt auch in der praktischen Anwendung aus folgenden Gründen:
- Einfache und einheitliche (2x tägliche) Dosierung†††, 13
- Bei Schluckbeschwerden zerkleinerbar und sondengängig13, ‡‡‡
- Mahlzeitenunabhängige Einnahme13
- Nutzenbewertet (einziges NOAC mit Zusatznutzen in 3 Indikationen)14–16 und rabattiert§§§
- Zuverlässige Produktion in Deutschland****
Näheres zu Apixaban und Rivaroxaban in der Praxis entnehmen Sie bitte nachfolgendem Akkordeon.
Tabelle 1: Apixaban und Rivaroxaban in der Praxis

Fazit
Die Daten aus dem US-amerikanischen Versorgungsalltag‡ zur Schlaganfallprophylaxe bei VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎-Patient:innen ab 65 Jahren zeigten, dass Apixaban im Vergleich zu Rivaroxaban mit weniger schwerwiegenden ischämischen oder hämorrhagischen Ereignissen§ sowie weniger GI-Blutungen assoziiert ist.11, † Eine Therapieumstellung auf Rivaroxaban war im US-amerikanischen Versorgungsalltag** im Vergleich zum Verbleib auf Apixaban mit einem höheren relativen Risiko für Schlaganfälle††/SE sowie für schwere Blutungen‡‡ assoziiert.12, † Die Versorgungsdaten ergänzen die Ergebnisse der NOAC-Zulassungsstudien, wonach bei Apixaban signifikant weniger schwere Blutungen und vergleichbar viele schwere GI-Blutungen versus Warfarin auftraten.7, 8, 11 Diese Ergebnisse waren unabhängig vom Alter der Patient:innen konsistent.7, 8 Vertrauen Sie also dem meistverordneten NOAC in dieser Indikation.3
* Es existieren keine prospektiven NOAC-Vergleichsstudien, daher können keine direkten Vergleiche zwischen den Präparaten gezogen werden.
† Daten aus dem Versorgungsalltag können Zusammenhänge (Assoziationen) aufzeigen, jedoch keine Kausalitäten. Es existieren keine prospektiven NOAC-Vergleichsstudien, daher können keine direkten Vergleiche zwischen den Präparaten gezogen werden. Der Vergleich der NOACs über Daten aus dem Versorgungsalltag ermöglicht nur die Generierung von Hypothesen.
‡ Zusätzliche Limitationen Ray et al.11: • Ein Studien-Bias durch unbekannte oder nicht untersuchte Faktoren kann nicht ausgeschlossen werden. • Die Definitionen der Endpunkte unterscheiden sich teilweise von denen der RCTs und sind mittels ICD-9 und/oder ICD-10 erhoben. • Wie in anderen Kohorten- und Langzeitstudien zu Gerinnungshemmern und Herz-Kreislauf-Erkrankungen brach ein erheblicher Anteil der Patient:innen die Behandlung ab. Trotzdem stimmten die Ergebnisse der Sensitivitätsanalyse unter Berücksichtigung der unterschiedlichen Eingangsparameter sowie einer begrenzten Nachbeobachtung auf ein Jahr nach Beginn der Gerinnungshemmung mit denen der Primär-Analyse konsistent überein. • Studiendaten erlauben keine Analyse nach pharmakologischen Auswirkungen der Plasmakonzentrationen oder der Bioverfügbarkeit. • Die eingeschlossenen Proband:innen sind Medicare-Leistungsempfänger:innen in den USA. Die Ergebnisse können nicht verallgemeinert werden.
§ Ischämischer Schlaganfall, systemische Embolie, hämorrhagischer Schlaganfall, andere intrakranielle Blutungen oder tödliche extrakranielle Blutungen (Tod innerhalb von 30 Tagen nach Auftreten der Blutung)
** Zusätzliche Limitationen Deitelzweig et al.12: • Beobachtungsstudien zeigen nur Assoziationen zwischen Variablen, keine Kausalität. Ein Studienbias durch unbekannte oder nicht untersuchte Faktoren kann nicht ausgeschlossen werden. Trotz der Anwendung von Methoden zur Adjustierung/Matching können weiterhin falsche Assoziationen entstehen. • Die Behandlungszuordnung erfolgte auf Grundlage von Apothekenabrechnungen, die tatsächliche Medikamenteneinnahme ist unbekannt. • Die Gründe für die Umstellung der Behandlung sind unbekannt. • Die Dosisreduktionskriterien wurden nicht evaluiert (Serumkreatinin/Kreatinin-Clearance- und Körpergewichtsdaten waren im Datensatz nicht verfügbar) und die Auswirkungen der Medikamentendosierung auf die Ergebnisse wurden nicht untersucht.
†† Ischämischer oder hämorrhagischer Schlaganfall.
‡‡ GI-Blutungen, intrakranielle Blutungen, andere schwere Blutungen.
§§ Unabhängige retrospektive Datenbankanalyse aus dem US-amerikanischen Versorgungsalltag mit Daten aus der US-amerikanischen Medicare-Versicherungsdatenbank. Eingeschlossen waren erwachsene Patient:innen ≥ 65 Jahren mit diagnostiziertem VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎ und Neueinstellung auf ELIQUIS® (Apixaban) bzw. Xarelto® (Rivaroxaban) im Zeitraum Januar 2013 bis November 2018. Folgende Studiengruppen sind in der Studie enthalten: Apixaban (n = 353.879), Rivaroxaban (n = 227.572), insgesamt n = 581.451. Die Teilnehmer:innen hatten ein Durchschnittsalter von 77 Jahren. Das mediane Follow-up betrug 174 Tage. Die statistische Analyse wurde mittels Propensity-Score-Analyse mit Inverse Probability of Treatment Weighting (IPTW)-Schätzung durchgeführt.
*** Unabhängige retrospektive Datenbankanalyse aus dem US-amerikanischen Versorgungsalltag mit Daten aus der US-amerikanischen Optum Clinformatics Data Mart-Versicherungsdatenbank. Eingeschlossen waren erwachsene Patient:innen ≥ 18 Jahren mit diagnostiziertem VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎ und Neuverordnungen von ELIQUIS® (Apixaban) bzw. Xarelto® (Rivaroxaban) im Zeitraum 01. Januar 2012 bis 30. Juni 2022. Folgende Studiengruppen sind in der Studie enthalten: Apixaban (n = 167.868), Rivaroxaban (n = 65.888); Standard- oder reduzierte Dosierung für Apixaban (5 mg bzw. 2,5 mg 2 x täglich. Dosisreduktion bei mindestens 2 der folgenden Kriterien (Alter ≥ 80 Jahre, Körpergewicht ≤ 60 kg oder Serumkreatinin ≥ 1,5 mg/dl (133 µmol/l) oder CrCl 15-29 ml/min; Standard- oder reduzierte Dosierung für Rivaroxaban 20 mg bzw. 15 mg 1 x täglich. Dosisreduktionskriterium: CrCl 30–50 ml/min. Das mediane Follow-Up für die vier untersuchten Gruppen lag zwischen 314 und 391 Tagen. Die statistische Analyse wurde mittels Propensity-Score-Analyse im Verhältnis 1:5 (Adjustierung/Matching auf der Grundlage der Baseline-Patient:innencharakteristika, der Dauer von der ersten NOAC-Verschreibung bis zum Indexdatum sowie dem Auftreten von Schlaganfällen und schweren Blutungen zwischen NOAC-Initiation und Indexdatum mit einem Verhältnis von bis zu 1:5) durchgeführt. NOAC-Wechsler wurden definiert als Patient:innen, die innerhalb von 30 Tagen vor Absetzen ihres ersten NOAC bis 90 Tage nach Absetzen ihres ersten NOAC, ≥ 1 Verschreibung für ein anderes NOAC erhielten. NOAC-Fortsetzer wurden definiert als Patient:innen mit ≥ 2 Verschreibungen für das initiale NOAC und ohne Anzeichen für einen Wechsel.
††† Bei erwachsenen VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎-Patient:innen beträgt die empfohlene orale Dosis von ELIQUIS® zur Schlaganfallprophylaxe 5 mg 2x täglich. Dosisreduktion auf 2,5 mg 2x täglich bei mindestens 2 der folgenden Kriterien (Alter ≥ 80 Jahre, Körpergewicht ≤ 60 kg oder Serumkreatinin ≥ 1,5 mg/dl (133 µmol/l); oder CrCl 15-29 ml/min.
‡‡‡ Zerstoßene ELIQUIS®-Tabletten sind in Wasser, 5 % Glucose in Wasser, Apfelsaft und Apfelmus bis zu 4 Stunden stabil
§§§ Für ELIQUIS® gibt es Rabattverträge mit 5 Krankenkassen mit fast 14 Mio. Versicherten
**** Nicht ausschließlich in Deutschland produziert
∆ In Pharmakokinetikstudien mit gesunden Proband:innen wurde Rivaroxaban morgens entweder nüchtern oder mit einer standardisierten fett- und kalorienreichen Mahlzeit eingenommen (1051 kcal).17
Referenzen
- Zimetbaum P. Atrial Fibrillation.Ann Intern Med 2017; 166(5):ITC33-ITC48.
- van Gelder IC et al. 2024 ESC Guidelines for the management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS).Eur Heart J 2024.
- Arzneimittel-Atlas 2023; 2023 [eingesehen am 08.10.24]. Available from: URL: https://www.arzneimittel-atlas.de/arzneimittel/b01-antithrombotische-mittel/verbrauch/.
- Mangoni AA, Jackson SHD. Age-related changes in pharmacokinetics and pharmacodynamics: Basic principles and practical applications.British Journal of Clinical Pharmacology 2004; 57(1):6–14.
- Kuhn-Thiel AM et al. Consensus validation of the FORTA (Fit fOR The Aged) List: A clinical tool for increasing the appropriateness of pharmacotherapy in the elderly.Drugs Aging 2014; 31(2):131–40.
- Zhu J et al. Trends and Variation in Oral Anticoagulant Choice in Patients with Atrial Fibrillation, 2010-2017.Pharmacotherapy 2018; 38(9):907–20.
- Granger CB et al. Apixaban versus warfarin in patients with atrial fibrillation.N Engl J Med 2011; 365(11):981–92.
- Halvorsen S et al. Efficacy and safety of apixaban compared with warfarin according to age for stroke prevention in atrial fibrillation: Observations from the ARISTOTLE trial.Eur Heart J 2014; 35(28):1864–72.
- Patel MR et al. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation.N Engl J Med 2011; 365(10):883–91.
- Sherwood MW et al. Gastrointestinal Bleeding in Patients With Atrial Fibrillation Treated With Rivaroxaban or Warfarin: ROCKET AF Trial.J Am Coll Cardiol 2015; 66(21):2271–81.
- Ray WA et al. Association of Rivaroxaban vs Apixaban With Major Ischemic or Hemorrhagic Events in Patients With Atrial Fibrillation.JAMA 2021; 326(23):2395–404.
- Deitelzweig S et al. Clinical Impact of Switching or Continuation of Apixaban or Rivaroxaban among Patients with Non-Valvular Atrial Fibrillation.J Clin Med 2024; 13(4).
- Fachinformation ELIQUIS® 2,5 mg; 5 mg; aktueller Stand.
- G-BA. G-BA Beschluss vom 07.06.2012. Prophylaxe venöser Thromboembolien bei erwachsenen Patienten nach elek¬tiven Hüft- oder Kniegelenksersatzoperationen: Prophylaxe venöser Thromboembolien (VTE) bei erwachsenen Patienten nach elektiver Kniegelenkersatzoperati¬on. Kein Beleg für einen Zusatznutzen von Apixaban gegenüber niedermolekularen Heparinen (Enoxaparin). Prophylaxe venöser Thromboembolien (VTE) bei er¬wachsenen Patienten nach elektiver Hüftgelenkersatzoperation. Hinweis für einen geringen Zusatznutzen gegenüber niedermolekularen Heparinen (Enoxaparin) [eingesehen am 19.08.24]. Available from: URL: http://www.g-ba.de/informationen/nutzenbewertung/5/.
- G-BA. G-BA Beschluss vom 19.02.2015. Behandlung von tiefen Venenthrom¬bosen (TVT) und Lungenembolien (LE) sowie Prophylaxe von rezidivierenden TVT und LE bei Erwachsenen: Initial-Behandlung einer tiefen Venenthrombose (TVT) bzw. einer Lungenembolie (LE) und parallel einzuleitende Prophylaxe bei Erwachsenen (für eine Behandlung bis 6 Monate). Hinweis auf einen geringen Zusatznut¬zen gegenüber niedermolekularen Heparinen (Enoxaparin), die für diese Indikationen zugelassen sind, sowie gegenüber Vitamin-K-Antagonisten (Warfarin). Lang-zeitprophylaxe von rezidivierenden tiefen Venenthrombosen (TVT) bzw. einer Lungenembolie (LE) bei Erwachsenen (nach Abschluss einer 6-monatigen Behandlung der TVT oder LE), für die eine weiterführende Antikoagulation angezeigt ist. Der Zusatznutzen gilt als nicht belegt gegenüber Vitamin-K-Antagonisten (Warfarin) [eingesehen am 19.08.14]. Available from: URL: http://www.g-ba.de/informationen/nutzenbewertung/132/.
- G-BA. G-BA Beschluss vom 20.06.2013. Prophylaxe von Schlaganfällen und systemischen Embolien bei erwachsenen Patienten mit nichtvalvulärem Vorhofflimmern (NVAF) und einem oder mehreren Risikofaktoren wie Schlaganfall oder TIA (transitorischer ischämischer Attacke) in der Anamnese, Alter ≥75 Jahre, Hypertonie, Diabetes mellitus, symptomatische Herzinsuffizienz (NYHA-Klas¬se ≥ II). Hinweis für einen geringen Zusatznutzen gegenüber Vitamin-K-Antagonisten [eingesehen am 19.08.24]. Available from: URL: http://www.g-ba.de/informationen/nutzenbewertung/57/.
- Stampfuss J et al. The effect of food on the absorption and pharmacokinetics of rivaroxaban.Int J Clin Pharmacol Ther 2013; 51(7):549–61.