Plötzlich gelähmt – Ein rätselhafter Fall nach einer überstandenen Infektion
Ein sportlicher Mann entwickelt nach COVID-19 Genesung plötzlich neurologische Symptome. Eine mögliche Verbindung sorgt für Rätselraten.
Anamnese und klinische Untersuchung
Am Morgen des Vorstellungstages bemerkte Herr S. plötzlich ein Kribbeln und Taubheitsgefühl im linken Bein, das sich innerhalb weniger Stunden zu einer deutlichen Schwäche entwickelte. Er stellte fest, dass er Schwierigkeiten hatte, das Bein beim Gehen anzuheben. Weitere Symptome wie Fieber, Kopfschmerzen oder Sehstörungen verneint er.
Er ist sportlich aktiv und bis auf eine kürzlich überstandene COVID-19-Infektion vor drei Wochen zuvor gesund. Nach einem milden Verlauf der Infektion mit Fieber, Halsschmerzen und allgemeiner Abgeschlagenheit hatte er sich vollständig erholt und war wieder in seinen Alltag zurückgekehrt.
Herr S., 32 Jahre alt, arbeitet als Designer in einem Berliner Start-up und lebt mit seiner Freundin in einer Zwei-Zimmer-Wohnung in Prenzlauer Berg.
Klinische Untersuchung
Neurologie:
- Leichte Parese (M4-) des linken Beins mit abgeschwächter Reflexaktivität.
- Hypästhesie im linken Unterschenkel, keine klare Sensibilitätsgrenze.
- Beidseitig abgeschwächte Achillessehnenreflexe.
- Keine Hirnnervenausfälle oder Ataxie.
Allgemeinzustand:
Wach, orientiert, normotensiv, keine Zeichen eines Infektes.
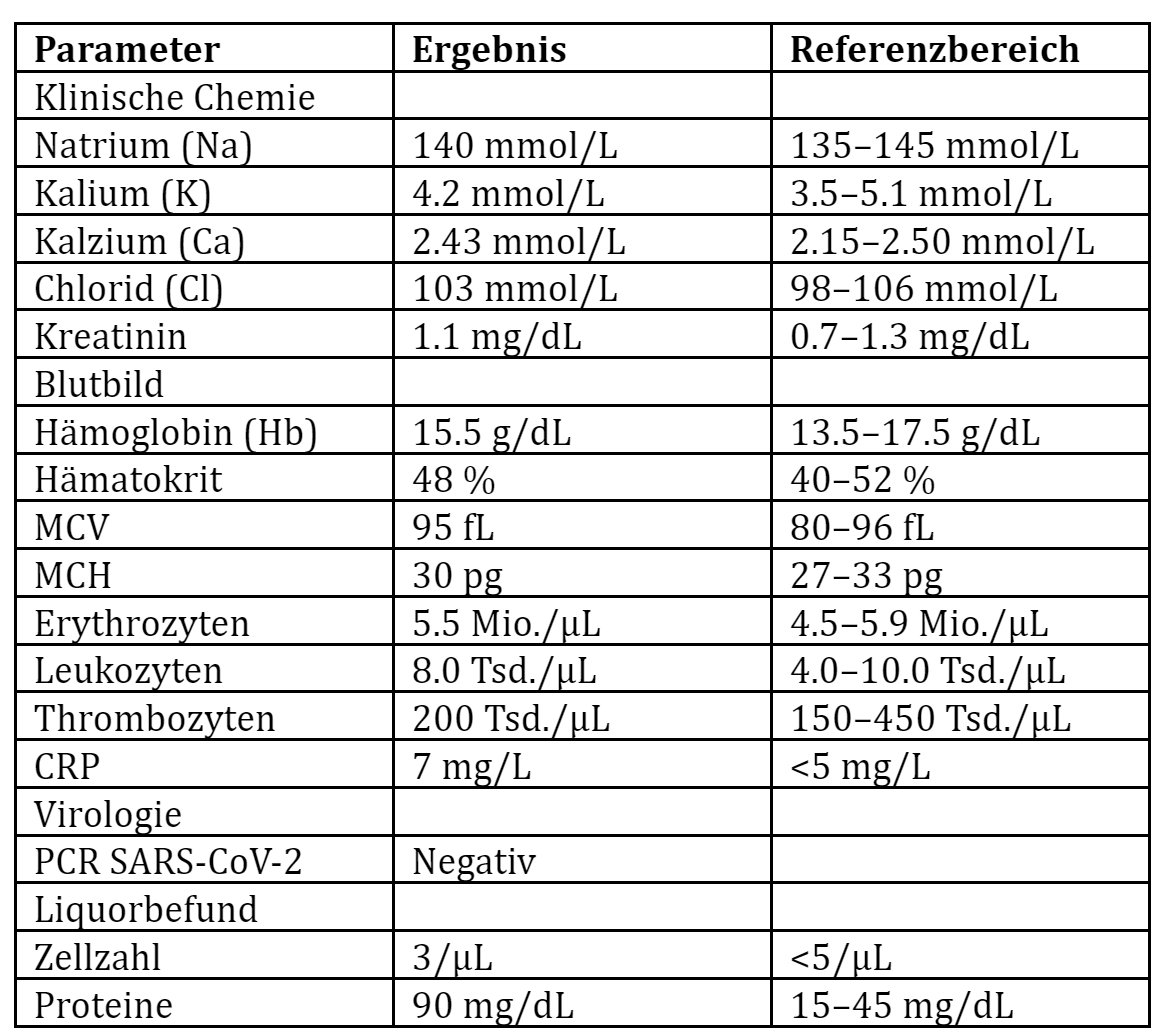
Laborwerte:
Bildgebung: MRT des Kopfes und der Wirbelsäule
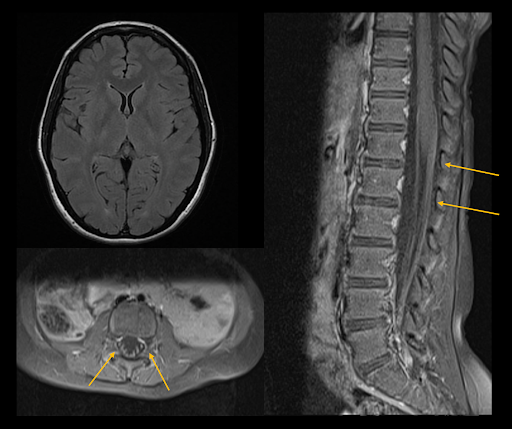
- FLAIR-Sequenz des Neurokraniums: Unauffällig.
- T1 post-KM der Wirbelsäule axial und sagittal: kräftige Kontrastmittelanreicherung des conus medullaris sowie der Nervenwurzeln der cauda equina.
Guillain-Barré-Syndrom (postinfektiöse demyelinisierende Polyneuropathie) nach COVID-19-Infektion.
Therapie
- Intravenöse Immunglobuline (IVIG): 0,4 g/kg KG über 5 Tage als Standardtherapie.
- Überwachung der Atemfunktion: Regelmäßige Messung der Vitalkapazität zur frühzeitigen Erkennung einer Ateminsuffizienz.
- Physiotherapie: Frühzeitige Mobilisation zur Vermeidung von Immobilisationskomplikationen.
- Symptomatische Therapie: Thromboseprophylaxe, Schmerzmanagement bei neuropathischen Beschwerden.
Verlauf:
Nach Beginn der IVIG-Therapie zeigte sich innerhalb der ersten Woche eine Stabilisierung der Symptomatik. Die Parese des linken Beins besserte sich langsam, während die Paresthesien persistierten. In der zweiten Woche wurde der Patient in die neurologische Rehabilitation verlegt, wo sich unter intensiver Physiotherapie eine deutliche Verbesserung der Muskelkraft zeigte. Nach insgesamt vier Wochen konnte er mit weiterhin leichter Restschwäche ambulant weiterbehandelt werden. Weitere Verlaufskontrollen wurden zur Beobachtung des Heilungsverlaufs eingeplant.
Differentialdiagnostische Abgrenzung
Ein Schlaganfall als Ursache der Symptome ist unwahrscheinlich, da der Beginn der Beschwerden nicht abrupt, sondern schleichend innerhalb mehrerer Stunden auftrat. Zudem fehlen klassische Zeichen eines zerebrovaskulären Ereignisses wie eine zentrale Fazialisparese, Aphasie oder eine Bewusstseinsstörung. Die bildgebende Diagnostik (MRT) zeigte keine Hinweise auf eine akute Ischämie oder Blutung.
Ein Bandscheibenvorfall mit radikulärer Symptomatik wurde ebenfalls ausgeschlossen. Typischerweise verursacht eine radikuläre Läsion ein dermatombezogenes Schmerzsyndrom mit motorischen und sensiblen Ausfällen entlang eines spezifischen Nervenwurzelareals. Die bei Herrn S. vorliegenden beidseitig abgeschwächten Achillessehnenreflexe und die diffuse Sensibilitätsstörung sprechen jedoch für eine generalisierte periphere Nervenbeteiligung und nicht für eine umschriebene Radikulopathie. Zudem zeigte das MRT der Wirbelsäule keine Anzeichen für eine relevante Nervenkompression.
Multiple Sklerose (MS) als Ursache ist unwahrscheinlich, da diese Erkrankung typischerweise schubförmig oder chronisch-progredient verläuft und in der Regel eine ZNS-Beteiligung zeigt. Die fehlende zentrale Symptomatik, das unauffällige MRT des Gehirns sowie die Liquordiagnostik ohne oligoklonale Banden sprechen gegen eine entzündlich-demyelinisierende Erkrankung des zentralen Nervensystems.

